جراحة تقصير الأمعاء تقضي على المرض، وتشير أدلة جديدة إلى أن الأمعاء -وليس الأنسولين فقط- قد تكون مسؤولة عن المرض
بقلم فرانشيسكو روبينو، تم نشر المقال بموافقة مجلة ساينتفيك أمريكان إسرائيل وشبكة أورت إسرائيل 31.08.2017
- توصي خمس وأربعون منظمة طبية الآن بإجراء جراحة لإنقاص الوزن كخيار علاج قياسي لمرض السكري من النوع الثاني.
- تظهر العديد من التجارب السريرية أن الجراحة تسيطر على مرض السكري بشكل أفضل وأسرع ولفترة أطول من التغييرات الغذائية والأدوية.
- يشير نجاح العمليات الجراحية إلى وجود علاقة بين مرض السكري والأمعاء. يمكن أن تكون الجراحة ناجحة لأنها تغير هرمونات الأمعاء، والأحماض الصفراوية، وبكتيريا الأمعاء، أو تزيل سبب المرض.
منذ حوالي عقدين من الزمن، عندما بدأت تدريبي كجراح، كنت أتوق إلى علاج الأورام وحصوات المرارة والفتق (الفتق) وكل ما كان في متناول سكين الجراح في يدي. يبدو أن الجراحة هي الحل المباشر لبعض المشاكل الخطيرة.
مرض السكر النوع 2 لم يكن هناك واحد منهم. تركز العمليات الجراحية على جزء معين من الجسم، لكن الأطباء يعلمون أن مرض السكري يسبب تلفًا للعديد من الأعضاء وينطوي على الفشل في الاستخدام الفعال للهرمون المنظم لجلوكوز الدم - الأنسولين. من الواضح أن هذا لم يكن شيئًا يمكن تقليله أو القضاء عليه من خلال الجراحة.
ولكن بعد ظهر أحد أيام صيف عام 1999، حدث تحول جذري في وجهة نظري حول مرض السكري وحياتي المهنية.
كان ذلك عندما انتقلت للتو من إيطاليا إلى مدينة نيويورك بفضل منحة بحثية تلقيتها للتخصص في الجراحة طفيفة التوغل في كلية إيكان للطب في مستشفى ماونت سيناي. كنت في المكتبة أحاول قراءة بعض الجوانب التقنية للجراحة الوهمية إمالة الصفراء والبنكرياس، عندما واجهت شيئا غريبا. الجراحة مخصصة للأشخاص الذين يعانون من السمنة المفرطة. العملية، التي تنطوي على قطع جزء من المعدة وتوصيلها بالطرف السفلي من الأمعاء الدقيقة، تقصر بشكل كبير المسار الذي يمر عبره الطعام وتتجاوز أجزاء الأمعاء الدقيقة التي تمتص الطعام والسعرات الحرارية وبالتالي تسبب الناس لانقاص الوزن. يعاني العديد من الذين أجريت لهم العمليات الجراحية من مرض السكري من النوع الثاني المصحوب بالسمنة. لكن ما أذهلني هو أنه بعد مرور شهر على العملية، انخفض مستوى السكر في دم الأشخاص الذين خضعوا للعملية إلى المستوى الطبيعي. لم يفقدوا الوزن بعد، وتناولوا الطعام دون تقييد السكر والسعرات الحرارية ولم يتناولوا أي دواء لمرض السكري. ومع ذلك، بقي معظمهم خاليين من مرض السكري بعد سنوات من العملية.
لقد امتلأت بالعجب. كيف يمكن للجراحة تصحيح مشاكل السكر في الدم في مرض مكتوب في جميع الكتب المدرسية على أنه مزمن وتقدمي ولا رجعة فيه؟ يمكن إدارتها ولكن لا ينبغي أن تختفي.
لقد أجهدت ذهني للحصول على تفسير وتذكرت أن الأمعاء الدقيقة تنتج هرمونات تحفز البنكرياس على إنتاج كمية زائدة من الأنسولين. هل يمكن أن يكون التغيير الجراحي في التشريح قد أثر على هذه الهرمونات بطريقة أعادت عملية التمثيل الغذائي للجلوكوز؟ أم أن الأمعاء مسؤولة عن آليات أخرى للمرض يمكن للجراحة تصحيحها؟ إذا كان الأمر كذلك، فيمكن للجراحة علاج مرض السكري، وفهم كيفية القيام بذلك يمكن أن يوفر أدلة حول الآلية المحيرة لتطوير مرض السكري.
في ذلك الوقت، في أواخر التسعينيات، كنا قد بدأنا للتو في إدراك أننا كنا بالفعل في خضم وباء مرض السكري الذي لا يزال مستمرا حتى يومنا هذا. وآخر تقدير للجمعية الدولية للسكري ومنظمة الصحة العالمية هو أن ما لا يقل عن 90 مليون شخص في العالم يعانون من هذا الاضطراب ومن المتوقع أن يرتفع العدد إلى حوالي 415 مليون بحلول عام 650. (2040٪ منهم مصابون بالسكري من النوع الثاني) والباقي، شكل آخر من أشكال المرض، وهو مرض السكري من النوع الأول والذي ينتج عن حقيقة أن البنكرياس لا يوفر ما يكفي من الأنسولين.) إن العثور على سبب وعلاج مرض السكري من النوع الثاني سوف ينقذ حياة الملايين من المرضى.
بعد ليلة من الأرق، هزتني الاحتمالات، ذهبت في الصباح إلى الجراح المسؤول، ميشيل غانير، وشاركته الفكرة. كان يعتقد أنني كنت على شيء ما. لقد تواصلنا معًا مع مسؤولي كلية الطب للحصول على إذن بإجراء تجربة سريرية على البشر، للتحقق مما إذا كانت الجراحة يمكن أن تحسن حالة مرض السكري أكثر من العلاجات الروتينية حتى لدى الأشخاص الذين لا يعانون من السمنة المفرطة. تم رفض اقتراحنا ليس في ذلك الوقت فحسب، بل أيضًا في الأشهر التالية.
لقد شعرنا بخيبة أمل بسبب الرفض، رغم أننا لم نتفاجأ. منذ مئات السنين، تم علاج مرض السكري بالوجبات الغذائية والحبوب والحقن. حيث افترضوا أن السبب هو مشكلة في نشاط الخلايا في البنكرياس التي تنتج الأنسولين وأيضا مشكلة في طريقة تفاعل الجسم مع الهرمون، ثم الجراحة، بما في ذلك إزالة أجزاء من الأمعاء كعلاج، بدت بدعة ومخاطرة غبية.
وبعد عقدين من الزمن أصبحت الردة رأياً شائعاً.
حتى الآن، قامت العشرات من الدراسات على الحيوانات وما لا يقل عن 12 تجربة سريرية عشوائية خاضعة للرقابة شملت مئات الأشخاص باختبار إمكانية أن تكون الجراحة التي تم تطويرها لأول مرة كجراحة لإنقاص الوزن فعالة في علاج مرض السكري من النوع الثاني. وتبين جميعها أن خفض مساحة السطح للجهاز الهضمي تأثير أكبر بكثير على مرض السكري من العلاجات السائدة. وهذا ليس مجرد نتيجة لفقدان الوزن. في العديد من المرضى، عادت مستويات السكر في الدم إلى وضعها الطبيعي في غضون أسابيع، قبل وقت طويل من بدء مستويات الدهون أو الوزن في الذوبان. بشكل عام، يتعافى حوالي 2% من المرضى من مرض السكري بعد الجراحة، ويظل البعض على هذا الحال بعد سنوات. يُظهر باقي المرضى تحسنًا ملحوظًا في التحكم في نسبة السكر في الدم ويمكن أن يقللوا بشكل جذري من اعتمادهم على الأنسولين أو الأدوية الأخرى.
الأدلة قوية جدًا لدرجة أن 45 جمعية طبية أوصت في العام الماضي بإجراء جراحة لتغيير شرايين المعدة كخيار قياسي لعلاج مرض السكري حتى عند المرضى الذين يعانون من السمنة المفرطة. علاوة على ذلك، فإن معرفة الآليات التي تؤثر بها جراحة الأمعاء على استقلاب الجلوكوز تشجع على تطوير أساليب غير جراحية تستهدف الأمعاء الدقيقة.
جمع الحقائق
في الأسابيع التي تلت الاكتشاف الذي قفز بي إلى المكتبة، عندما تم رفض مقترحاتنا لاختبار العمليات الجراحية على مرضى السكري، تعمقت في الأدبيات الطبية بحثًا عن أدلة تدعم فكرتي. علمت أن الأطباء لاحظوا تحسنًا في مرض السكري بعد إجراء جراحة في الجهاز الهضمي منذ قرن مضى. في عام 1925، وصفت مقالة في مجلة لانسيت اختفاء السكر الزائد في البول بين عشية وضحاها تقريبًا، وهو أحد أعراض مرض السكري، بعد إجراء عملية جراحية واحدة في الجهاز الهضمي لعلاج قرحة الجهاز الهضمي. أصبحت الملاحظات المماثلة أكثر شيوعًا بعد أن أصبحت هذه العمليات الجراحية شائعة كعلاج للسمنة الشديدة في منتصف الخمسينيات من القرن الماضي. في الثمانينيات والتسعينيات، أشارت العديد من التقارير إلى الآثار الإيجابية لهذا النوع من الجراحة على مرض السكري، بما في ذلك الدراسة التاريخية التي أجراها الجراح والتر فوريس وزملاؤه من جامعة شرق كارولينا، والتي شملت أكثر من 50 مريضًا وكان عنوانها صريحًا:من يصدق؟ الجراحة هي العلاج الأكثر فعالية لمرض السكري لدى البالغين".
وعلى الرغم من كل هذه الملاحظات المقنعة، فإن الجراحة لا تعتبر علاجا جديا لمرض السكري في حد ذاتها. وكان العائق الرئيسي هو أن العديد من الأطباء يعتقدون أن الآثار الإيجابية على مرض السكري لم تأت من الجراحة نفسها، ولكن من فقدان الوزن.
أصبح حل هذا النقاش بطريقة ما أمرًا مهمًا بالنسبة لي ولجينجر بعد أن عجزنا عن بدء التجارب السريرية. لذلك لجأت إلى الفئران لمعرفة ما إذا كانت الجراحة التي تغير الجهاز الهضمي يمكن أن تؤثر بشكل مباشر على استقلاب الجلوكوز بشكل مستقل عن تغير الوزن. انتقلت إلى المعهد الأوروبي للجراحة عن بعد في ستراسبورغ، فرنسا. وهناك، أخذت أنا وزميلي فئراناً هزيلة مصابة بداء السكري من النوع الثاني، وأجرينا لها عملية تحويل مسار للاثني عشر وجزء كبير من الأمعاء الدقيقة، وهي عملية تجريبية تهدف إلى تقصير الأمعاء دون تغيير حجم المعدة. (كانت الفكرة هي منع تقييد الأكل الميكانيكي). بعد الجراحة، أظهرت الفئران تحسنا في استقلاب الجلوكوز سواء كان هناك تغيير في وزن الجسم وكمية الطعام التي تناولتها أم لا.
هناك نسبة مذهلة تبلغ 89% من مرضى السكري الذين خضعوا للعمليات الجراحية لم يحتاجوا إلى الأنسولين بعد خمس سنوات من العملية.
وقد عزز باحثون آخرون هذه النتائج باستخدام مثل هذا المجازة أو غيرها من الإجراءات في نماذج حيوانية مختلفة. ثم، في بداية القرن الحادي والعشرين، ظهر هذا أيضًا لدى البشر. وفي العقد الماضي، تم إجراء حوالي 21 تجربة سريرية عشوائية، وأظهرت جميعها نتائج مماثلة. في إحدى هذه الدراسات، أظهرنا جالترود مينغرون، من الجامعة الكاثوليكية في روما، أنا وزملائي الآخرين، أنه بعد خمس سنوات من العملية في 12 مريضًا، أظهر أكثر من 38٪ تراجعًا كاملاً للمرض أو تمكنوا من الحفاظ على صحتهم. توازن مستويات السكر في الدم بمساعدة كميات صغيرة من الأدوية أو بمساعدة النظام الغذائي وممارسة الرياضة. وأظهرت بيانات من تجربة أخرى قادها فيليب شودر في عيادة كليفلاند، حيث خضع 80 مريضًا لعملية جراحية، أنه على الرغم من أن حوالي 96% من المرضى كانوا بحاجة إلى الأنسولين قبل العملية، إلا أن نسبة مثيرة للإعجاب تبلغ 45% بعد ذلك لم تكن بحاجة إلى الدواء الخامس. بعد سنوات. وأظهرت دراسة كبيرة أجريت على مواطنين سويديين يعانون من السمنة المفرطة أن الجراحة يمكن أن تقلل أيضًا من مضاعفات المرض، مثل النوبات القلبية والسكتات الدماغية والوفيات المرتبطة بالسكري، أكثر من العلاجات التقليدية. إن سلامة هذه الإجراءات يمكن مقارنتها بسلامة أي عملية جراحية عادية أخرى، بما في ذلك جراحة المرارة، أو جراحة استئصال الرحم، والتي تعتبر تدخلات منخفضة المخاطر. تظهر حسابات التكلفة أن سعر الجراحة (الذي يتكلف 89 إلى 20,000 دولار لكل إجراء في الولايات المتحدة) يتوازن في غضون عامين إلى ثلاثة أعوام بسبب انخفاض نفقات علاج مرض السكري.
الأمعاء كمحور للعلاج
لماذا تعمل الجراحة بشكل جيد؟ لا أحد يعرف حتى الآن، ولكن يبدو أن الجهاز الهضمي يلعب دورًا رئيسيًا في استقلاب الجلوكوز الطبيعي والاضطرابات المرتبطة بمرض السكري. هناك ما لا يقل عن خمس طرق يمكن للأمعاء من خلالها إحداث مثل هذا التأثير: من خلال الهرمونات، والأحماض الصفراوية، والجزيئات التي تنقل الجلوكوز خارج الأمعاء، والبكتيريا التي تعيش داخل الأمعاء، والدوائر العصبية.
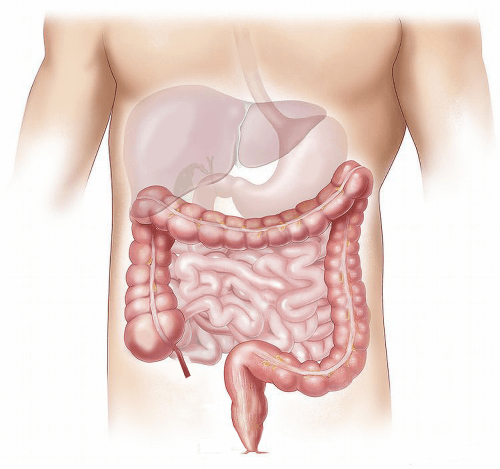
تحتوي جدران الجهاز الهضمي على خلايا تستجيب للعناصر الغذائية والمحفزات الأخرى عن طريق إطلاق الهرمونات. وهذه المواد بدورها تحفز إفراز الأنسولين من البنكرياس أو تؤثر على مشاعر الجوع والشبع. تؤدي التغييرات في تشريح الجهاز الهضمي بعد الجراحة إلى تقليل الوقت الذي يستغرقه مرور الطعام عبر هذه الخلايا وبالتالي تقليل الاتصال والتهيج في بعض أجزاء المسار. وهذا يعني أيضًا توفر المزيد من الطعام في الأجزاء اللاحقة من الجهاز الهضمي. والنتيجة النهائية هي زيادة في مستويات بعض الهرمونات وانخفاض في مستويات هرمونات أخرى.
أظهرت الدراسات التي أجراها ديفيد كامينغز من جامعة واشنطن على البشر المرضى أن جراحة تحويل مسار المعدة تثبط مستويات الهرمون المسبب للجوع - الجريلين - في مجرى الدم، والذي يُعرف أيضًا بتنظيم دخول الجلوكوز إلى نوع معين من الخلايا . لقد أثبت كارل دبليو لو رو، الموجود الآن في جامعة كوليدج دبلن، ومحققون آخرون أن ما يسمى رو أون Y وتعزز الإجراءات المماثلة مستويات الهرمونات الأخرى التي تسمى الإنكريتين والتي تزيد من إنتاج الأنسولين.
الأحماض الصفراوية، وهي نوع آخر من الجزيئات التي تنظم استخدام الطاقة في الجسم، تتأثر أيضًا بجراحة فقدان الوزن في الجهاز الهضمي. الأحماض الصفراوية، المعروفة لدى الكثيرين بدورها في هضم الطعام، تدخل أيضًا إلى مجرى الدم وتشير إلى المستقبلات الموجودة على الخلايا في الأنسجة والأعضاء المختلفة. تتسبب الإشارات في قيام الخلايا بتسريع استخدام الدهون والجلوكوز. يمكن لجراحات المعدة أن تزيد من مستويات الأحماض الصفراوية في الدورة الدموية وبالتالي تساعد الخلايا على الحصول على الجلوكوز من الدم. تظهر الدراسات أيضًا أن الأحماض الصفراوية يمكن أن تمنع تراكم الخلايا من الجهاز المناعي، والتي تسمى البلاعم، في الأنسجة الدهنية. يؤدي انخفاض وجود البلاعم إلى تقليل الالتهاب ومقاومة الأنسولين التي تعد من السمات المميزة للسمنة ومرض السكري من النوع الثاني.
يمكن أن تؤثر الجراحة أيضًا على آلية أخرى تساهم في الإصابة بمرض السكري: وهي الجزيئات التي تنقل الجلوكوز. أثناء عملية الهضم، تتحلل جزيئات الطعام في الأمعاء ويتم إنتاج الجلوكوز. يتحرك الجلوكوز عبر جدران الأمعاء ويدخل مجرى الدم بمساعدة تلك الجزيئات الناقلة. مطلوب تركيز عال من الصوديوم لكي تعمل الجزيئات بشكل صحيح. ولكن في بعض أنواع جراحة تحويل مسار المعدة، يتم إعادة توجيه الأجزاء الموصلة للطعام من الأمعاء بطريقة تتجاوز مصادرها الرئيسية للصوديوم - العصارة الهضمية للصفراء والبنكرياس. بدون الصوديوم، يتباطأ نشاط الجزيئات التي تنقل الجلوكوز بشكل كبير، وبالتالي تحسين التحكم في نسبة الجلوكوز في الدم عن طريق تقليل الزيادات الحادة في نسبة الجلوكوز بعد تناول الوجبة.
يمكن أن تلعب بكتيريا الأمعاء دورًا أيضًا. يحتوي الجهاز الهضمي على تريليونات من الكائنات الحية الدقيقة. تساعد أنواع معينة الجسم على استخلاص الطاقة من الطعام وإنتاج مواد تقلل الالتهاب ومقاومة الأنسولين. نظرًا لأن جراحات الجهاز الهضمي تغير حموضة الأمعاء وكمية العناصر الغذائية وتركيبها الكيميائي في القناة الهضمية، فيمكنها تغيير تجمعات البكتيريا المحلية. وقد أظهر لي كابلان من كلية الطب بجامعة هارفارد وزملاؤه أن هذه الظاهرة يمكن أن تؤثر على عملية التمثيل الغذائي. بدأوا عملية جراحية لتغيير شرايين المعدة على مجموعة من الفئران. وبعد بضعة أسابيع، قام الباحثون بزرع مجموعات من بكتيريا الأمعاء من هذه الفئران في فئران لم تخضع للجراحة وتم تدمير البكتيريا الخاصة بها. تم تغذية هذه المجموعة الثانية بنظام غذائي غني بالدهون. لقد اكتسبوا وزنًا أقل وحسّنوا عملية التمثيل الغذائي لديهم كثيرًا مقارنة بالقوارض التي تم فيها زرع البكتيريا من الفئران التي لم تخضع للعملية الجراحية.
هناك تأثير آخر معروف للعمليات الجراحية وهو التأثير على الدوائر العصبية المرتبطة بعملية التمثيل الغذائي. مثل هذه الدائرة، على سبيل المثال، تنتقل من الأمعاء إلى الدماغ العصب المبهم. فهو يسمح للأمعاء الدقيقة باستشعار كميات صغيرة من الطعام المهضوم وإبلاغ الدماغ، والذي بدوره يثبط إنتاج الجلوكوز في الكبد وبالتالي يخفض مستويات الجلوكوز في الدم بشكل عام. أجرى توني لام من جامعة تورنتو وزملاؤه تجارب على القوارض، وأظهروا أن جراحة تحويل مسار الجهاز الهضمي تزيد من نشاط هذا النوع من آليات استشعار الطعام.
وأخيرًا، من الممكن أن تتمكن الجراحة من القضاء على بعض آليات حجب الأنسولين التي يمكن أن تسبب مرض السكري. أصل النظرية في الهرمونات المحفزة للأنسولين - incretins. تحتاج هذه الهرمونات إلى آلية عازلة، وإلا فإنها ستغمر الجسم بالأنسولين بعد كل وجبة. في مثل هذه الحالة، يجب أن نعاني من انخفاض مستويات السكر في الدم (نقص السكر في الدم) بعد تناول وجبة الطعام، وذلك بسبب زيادة الأنسولين الذي يزيل الجلوكوز من مجرى الدم. نظرًا لأن الأشخاص لا يدخلون بشكل روتيني في غيبوبة ناجمة عن انخفاض مستوى الجلوكوز بعد الوجبات، فلا بد أن يكون هناك شيء يمنع الإنكريتينات. ولكن إذا كانت آلية الحجب هذه تعمل إلى أقصى الحدود، فقد تؤدي إلى تثبيط استجابة الجسم للأنسولين ــ وبعبارة أخرى، قد تسبب مرض السكري من النوع 2. ولم يتم بعد تحديد هذه المواد التي أسميها "مضادات الإنكريتين" بشكل قاطع، ولكن بعض المشتبه بهم بدأت في الظهور.
هرمونات الأمعاء مثل السوماتوستاتين -28 וְجالانين تقليل إفراز الأنسولين في القوارض. وهناك المزيد.
في عام 2013، عزلت مينجرون وزملاؤها مجموعة من البروتينات غير المحددة في جزء من الجهاز الهضمي لدى الفئران المصابة بالسكري. وعندما حقنوا البروتينات في فئران غير مصابة بالسكري، أصيبوا بمقاومة شديدة للأنسولين. (تعمل البروتينات أيضًا بنفس الطريقة عند حقنها في خلايا العضلات البشرية الطبيعية المزروعة في المختبر.) أعتقد أن جراحة تحويل مسار المعدة يمكن أن تقلل من كمية أو توافر حاصرات الأنسولين المضادة للإنكريتين واستعادة التوازن الطبيعي لعملية التمثيل الغذائي في الجسم.
ومهما كانت الآلية الدقيقة، فإن هذه الملاحظات وغيرها تشير إلى الجهاز الهضمي كمصدر لمرض السكري. يمكن للنشاط المعيب للآليات التي يحفزها الطعام في الأمعاء أن يفسر أيضًا كيف يمكن للزيادة العالمية في الأطعمة الدهنية والغنية بالسكر في السنوات الأخيرة، وزيادة توافر الغذاء بشكل عام في العديد من البلدان أن تتسبب في انتشار الوباء.
أجهزة مكافحة مرض السكري
على الرغم من أن الجراحة يمكن أن تكون دواءً قويًا، إلا أنها لا يمكن أن تكون حلاً شاملاً لمشكلة شائعة. فهو يتطلب دخول المستشفى، وموظفين مدربين تدريباً جيداً، ومستوى المخاطر المرتبطة باستخدام سكين الجراح على جسم المريض. هناك حاجة إلى أدوية أقل تدخلاً. قد يكون واحدًا على الأقل متاحًا بالفعل: كم صغير يمكن إدخاله في الأمعاء عبر الحلق والمعدة.
الفكرة هي تغطية الاثني عشر، ذلك الجزء من الجهاز الهضمي الذي يقع بعد المعدة مباشرة. هذا هو القسم الذي تختلط فيه العصارة الصفراوية والبنكرياس أولاً مع الطعام المهضوم جزئيًا وتغير الخصائص الكيميائية لكل ما يستمر في الأمعاء. ولذلك، فإن هذه النقطة الرئيسية يمكن أن تؤثر على الجهاز الهضمي السفلي ومعظم آليات التحكم في الجلوكوز التي وصفتها.
وفي سلسلة من التجارب، قمت أنا وزملائي بسد الاثني عشر في الجرذان المصابة بداء السكري عن طريق إدخال أنبوب سيليكون مرن يسمح للمواد الغذائية بالمرور عبر هذا القسم. ولم تتلامس هذه المواد مع الخلايا الموجودة في جدران الاثني عشر ولا مع العصارة الصفراوية. تحسنت السيطرة على نسبة الجلوكوز في الدم بشكل ملحوظ. ولكن بعد ذلك قمنا بثقب الأنبوب حتى تسربت العناصر الغذائية. أدى هذا التغيير إلى تخريب النتائج المضادة لمرض السكر.
توجد بالفعل أكمام بلاستيكية مرنة تحمي الاثني عشر عند البشر. وقد تم تطويرها لتقليد تأثير جراحة تحويل مسار المعدة بدون جراحة، وقد تمت الموافقة بالفعل على استخدامها سريريًا في أوروبا وأمريكا الجنوبية. في المرضى الذين خضعوا لهذا الإجراء، كان هناك تحسن ملحوظ في أعراض مرض السكري. هناك أيضًا نهج أحدث، يتم تطبيقه الآن في التجارب السريرية على البشر، حيث يقوم الأطباء بإدخال بالون متصل بجهاز أسفل الحلق إلى الاثني عشر. يقومون بملء البالون بالماء الساخن لحرق الخلايا التي تتفاعل عادة مع المكونات الغذائية. أظهرت الاختبارات المبكرة نتائج واعدة لمرض السكري من النوع 2، وهناك المزيد من الدراسات في الطريق لفحص الآثار طويلة المدى للعلاج.
ليست هذه هي المرة الأولى في الطب التي تمهد فيها الجراحة الطريق لأنواع أخرى من العلاجات. وهذه ليست حتى المرة الأولى مع مرض السكري. في عام 1889 ز أوسكار مينكوفسكي الكلاب تصاب بمرض السكري عن طريق إزالة البنكرياس، مما يوفر الدليل الحاسم الذي أدى إلى ذلك فريدريك بانتينج וتشارلز بيست لاكتشاف الأنسولين عام 1921. وبعد حوالي قرن من الزمان، سلط نجاح العمليات الجراحية الضوء على الجهاز الهضمي كهدف لأساليب جديدة لعلاج مرض السكري، وهي الأساليب التي آمل أن تساعد المرضى بقدر ما تساعدهم حقن الأنسولين، أو حتى أكثر.

تعليقات 2
السلام عليكم كم تكلفة مثل هذه العملية؟
الطبيب جراح - ولا يعرف ما يكفي عن وظائف جسم الإنسان !!!! يتم معظم امتصاص السكر في الجسم في الاثني عشر. أقليتها - أسفل الأمعاء (النشويات الطويلة التي يكون تحويلها إلى الجلوكوز عملية أبطأ). لذلك فمن الواضح والتافه أنه إذا منعت الاثني عشر من "رؤية الطعام" - فلن يمتص الجلوكوز، وستنخفض مستويات الجلوكوز في دمه "بأعجوبة". أقترح على الطبيب الذي كتب المقال أن يعود إلى المدرسة، بعيدًا عن حقيقة أن مرض السكري هو إعاقة بسيطة يمكن علاجها (لدي مرض السكري من النوع الثاني) - أن يأكل فقط الأطعمة المناسبة. ما يسمى باللغة العامية "أغلق فمك". جراحة تحويل مجرى الاثني عشر والأمعاء لعلاج مرض السكري - تبدو وكأنها فكرة أستاذ مجنون.