على حاجز طبيعي يعوق إعادة برمجة خلايا البنكرياس
مع وجود مئات الملايين من المرضى حول العالم وعدم وجود علاج ممكن، فلا عجب أن يكون مرض السكري هو محور اهتمام العديد من مختبرات الأبحاث. أحد الاتجاهات الواعدة لعلاج مرض السكري في المستقبل هو إعادة برمجة الخلايا في البنكرياس بحيث تحل محل الخلايا المنتجة للأنسولين التي انحرف نشاطها. تتم إعادة برمجة الخلايا اليوم بالفعل في ظل ظروف معملية، ولكن بنجاح جزئي فقط. معهد وايزمان لعلماء العلوم كشفت مؤخرا حاجز طبيعي يتداخل مع إعادة برمجة خلايا البنكرياس. وقد يمهد هذا الاكتشاف الطريق لعلاج مرض السكري في المستقبل.
لمرض السكري مظهران رئيسيان: داء السكري من النوع الأول ("سكري الأحداث")، والذي يتم تشخيصه عادة في سن مبكرة وينتج عن هجوم الجهاز المناعي على منتجي الأنسولين في البنكرياس (خلايا بيتا)، ومرض السكري من النوع 1، حيث تنهار خلايا بيتا تدريجياً تحت الحمل - زيادة الطلب على الأنسولين. وتوجد حاليا علاجات مختلفة، بما في ذلك حقن الأنسولين، ضد أعراض المرض، ولكن في كثير من الحالات يستمر مرض السكري في التفاقم، وقد يسبب مضاعفات خطيرة. في السنوات الأخيرة، وكجزء من العلاج التجريبي، يتم زرع خلايا بيتا المتبرع بها في مرضى السكري من النوع الأول، ولكن هذا العلاج ليس الأمثل: سواء بسبب النقص الحالي في الخلايا للزرع، أو في ضوء حقيقة أنه، كما هو الحال مع في أي عملية زرع عضو، يجب على المريض تناول الأدوية المثبطة لجهاز المناعة لمنع رفض العضو المزروع.
هناك اتجاه بحثي آخر يلهم أملًا جديدًا، كما ذكرنا سابقًا، وهو إعادة برمجة الخلايا في البنكرياس. اكتشف العلماء في السنوات الأخيرة أن الخلايا الناضجة في أجسامنا ليست "ثابتة" في شكلها النهائي كما كان يعتقد سابقًا. وتعكف العديد من المجموعات البحثية حول العالم حاليا على إعادة الخلايا البالغة إلى حالة الخلايا الجذعية، في حين أن مجموعات بحثية أخرى، بما في ذلك المجموعة البحثية لـ البروفيسور مايكل ووكر ومن قسم العلوم الجزيئية الحيوية في المعهد، يركزون على إمكانية إعادة برمجة الخلايا لأغراض مختلفة. ومؤخراً، حاولت مجموعة البروفيسور ووكر إعادة برمجة "خطوط إنتاج" خلايا البنكرياس التي تنتج الإنزيمات الهاضمة بحيث تحل محل خلايا بيتا في البنكرياس التي يتأثر نشاطها بمرض السكري؛ تعتبر هذه الخلايا مرشحة جيدة لإعادة البرمجة، نظرًا لأن موقعها وأصل تطورها يشبهان موقع خلايا بيتا، ويبدو أن "تشغيل" أو "إيقاف" حفنة من الجينات يكفي لإحداث تغيير في الغرض.
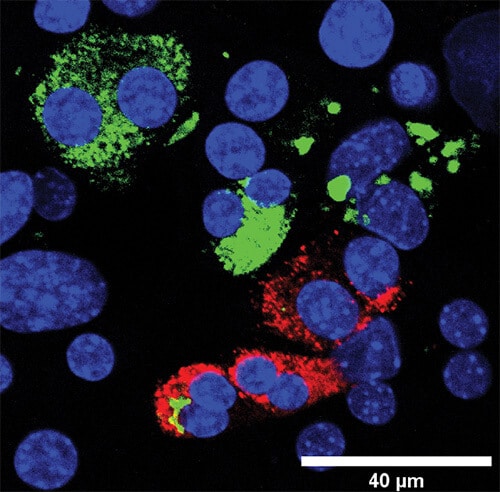
وقام الباحثون، بقيادة باحث ما بعد الدكتوراه الدكتور عوفر الحناني، بزراعة خلايا البنكرياس في المختبر وأدخلوا فيها عوامل النسخ - الجزيئات التي تعمل على تشغيل أو إيقاف مجموعات من الجينات - المرتبطة بقدرات إنتاج الأنسولين لخلايا بيتا. ولتحديد الخلايا التي بدأت في التغير والتحول إلى خلايا بيتا، أضافوا علامة فلورسنت تتوهج فقط في الخلايا التي تنتج الأنسولين.
عندما توهجت بعض الخلايا، قام الباحثون بفصلها عن بقية الخلايا باستخدام قياس التدفق الخلوي، وبالتالي تكوين مجموعتين من الخلايا: تلك التي "حولت جلدها" وأعيدت برمجتها، وتلك التي ظلت خاصة بها. وكشفت المقارنة بين المجموعتين أن الفرق بين الخلايا يكمن في وجود عامل نسخ آخر يعرف باسم REST. ويتم التعبير عن عامل النسخ هذا في خلايا البنكرياس التي تفرز الإنزيمات الهضمية، ولكن ليس في خلايا بيتا. وعندما قام العلماء بمنع نشاط عامل النسخ هذا، أصبحت عملية إعادة البرمجة أكثر كفاءة.

من اليمين: د. دينا لشكوفيتش، إيتاي فاكنين، د. عوفر الخناني، بروفيسور مايكل ووكر، د. تومر مئير سلمى. تتم إزالة الحواجز
لاحقًا، اكتشف الباحثون كيف يمنع REST الجينات الرئيسية في خلايا بيتا من التعبير في خلايا البنكرياس الأخرى: فهو يرتبط بجينات أساسية معينة بالقرب من مواقع الارتباط لعوامل النسخ التي استخدمها العلماء، وبالتالي يمنع نشاطها ويسكت الجينات. يقول البروفيسور ووكر: "من أجل إعادة برمجة الخلايا بشكل فعال، يجب أولاً فهم العملية من خلال تفاصيلها الجزيئية والحواجز الطبيعية التي تمنع حدوثها في الخلايا الطبيعية". "إن تحديد REST كحاجز يوفر لنا أدوات جديدة لإنشاء خلايا تنتج الأنسولين." ويضيف الدكتور الحناني: "على الرغم من توقع العديد من العقبات في نقل هذه المعرفة الأساسية إلى الخدمة الطبية، إلا أن اكتشاف السبب وراء عدم عمل شيء ما كما هو متوقع هو الخطوة الأولى على طريق تصحيحه".
وشارك في هذه الدراسة أيضًا الدكتور يوناتان سوبيل، وليتال بوبودوفسكي، وإيتي فاكانين من قسم العلوم الجزيئية الحيوية، والدكتور تومير مئير سلمى، والدكتورة دينا ليشكوفيتز من قسم البنى التحتية لأبحاث علوم الحياة - والدكتور درور كولودكين جال من قسم العلوم الحيوية الجزيئية. المركز الطبي بجامعة هداسا.
كتب العلوم
98% من الخلايا الإفرازية في البنكرياس تنتج إنزيمات هضمية، و2% فقط تنتج الأنسولين.

تعليقات 2
وكم سيستغرق علاج الفقراء؟
ربما عقد آخر
على أية حال، اصعد ونجح... نحن في انتظارك.
متى ستبدأ بعلاج السبب الحقيقي لمرض السكري؟